…искусная и проворная бабка и
благоразумный врач, не о снискании
тщетной себе славы, но о всеобщей пользе пекущиеся,
больше могут, сделать при родах одними руками,
чем всеми прочими искусственными орудиями (инструментами).
Н. Максимович-Амбодик, 1754 г.
В последние годы в целях улучшения результатов родовспоможения возросло число операций кесарева сечения (КС). По отношению к общему количеству родов частота КС увеличилась с 0,8% в 1908 г, (Г. А. Бакшт, 1934) до 10,2% в 1988 году (Г. А. Паллади и соавт., 1989).
За рубежом операции КС встречаются значительно чаще, и встречаются в ряде клиник, до 21,6%. Закономерное возрастание частоты КС вызвано заботой о сохранении жизни детей.
Основная часть кесаревых сечений производится по относительным показаниям ради получения живого полноценного ребенка. Так, частота кесаревых сечений, выполненных по показаниям со стороны плода, возросла, по данным отечественных авторов, с 24,3% в 1960 г. до 50,5% в 1980 г. (В. М. Садаускас, 1980). По сводной статистике зарубежных авторов — с 9,73% — 11,2% , в 1977 г. —до 21,2%—33,6% в 1988 г.
Казалось бы, исключение прохождения плода через родовые пути, укорочение акта родов должны повлечь за собой и уменьшение перинатальной смертности. Когда Г. Е. Рейн в 1904 г. призывал расширить показания к КС, он полагал, что при этом смертность новорожденных будет сведена к минимуму. Однако акушеры встретились с пародоксальным явлением увеличения числа асфиксий и перинатальной смертности детей, извлеченных при операции КС.
Перинатальная смертность доношенных новорожденных после кесарева сечения, по данным Г.. М. Савельевой (1991), составляла 13,9%, а недоношенных — 26,5%. Очевидно, что КС не является совершенно безопасным для плода и полностью не гарантирует ему жизнь. Многие авторы относят операцию КС к факторам риска для плода. Еще в 1923 году Н. Dencker и H. Kustner показали, что в большинстве случаев ребенок при операции КС извлекается в состоянии апное, которое вскоре сменяется или регулярным дыханием, или переходит в асфикцию, частота которой в то время составляла 62,6%. По наблюдениям Я. Н. Полонского (1939), число новорожденных, извлеченных при КС в асфиксии, составляло 40%, по В. П. Вейсу (1952) —34%; по А. С. Слепых (1968) — 26%.
Е. L. Potter (1943) обратил внимание на то, что у некоторых детей, извлечённых при КС, сразу же после, рождения отмечались симптомы угнетения дыхания (цианоз, спадение грудной клетки, хрипы, слабый крик) и сердечной деятельности. Нередко такие дети погибали между 24—48 часами после операции. Этот респираторный синдром был назван им «cesarean section syndrom.». A. Bloxsom (1942) для объяснения этих явлений высказал предположение о нарушении механизма адаптации Плода при КС. В. И. Бодяжина (1979), И. П. Елизарова (1979), Паллади (1989) .считают, что при родоразрешении путем КС исключаются стрессовые воздействия на плод, наблюдаемые при естественных родах, что затрудняет включение и перестройку функций жизнеобеспечивающих систем после рождения и отражается на процессе постнатальной адаптации.
Нарушения дыхания у детей, извлеченных при операции КС, Н. Л. Гармашева и соавт. (1978) объясняют тем, что при спонтанных родах грудная клетка ребенка подвергается сдавлению и при этом из дыхательных путей выжимается жидкость, что облегчает дыхание новорождённых. При КС этого не наблюдается. Операция КС оказывает не только отрицательное влияние на адаптацию ребенка к внеутробному существованию в первые минуты жизни, но и на течение всего раннего неонатального периода. Известное значение при этом имеют и наркотические вещества, применяемые при оперативном вмешательстве.
По мнению Л. С. Персианинова (1967), Н. Н. Расетригина (1980), общее обезболивание оказывает угнетающее действие на дыхательную функцию плода и приводит к депрессии новорожденных. Однако объяснить подобную частоту асфиксий только влиянием наркотических веществ не представляется возможным. Даже при КС, произведенном под местной анестезией, процент асфиксий составляет от 5,89% до 25,3%.
Г. П. Умеренков (1988) считает, что возникновение «cesarean section syndrom» зависит, главным образом, от тех осложнений беременности и родов, которые послужили показаниями к абдоминальному родоразрешению.
D. В. Landam et alt. (1950) полагают, что респираторный синдром можно сравнить с явлениями спинального шока у взрослых. Для подтверждения своих доводов они ссылаются на увеличение объема спинномозговой жидкости в субарахноидальном пространстве, часто наблюдаемое на вскрытии у таких детей.
По мнению ряда авторов, при извлечении плода из матки возникает ряд травмирующих моментов (Л. С. Персианинов, 1975; В. И. Ельцов – Стрелков, 1980). При операции КС по Дефлеру — Гусакову извлечение плода, из матки производится потягиванием за головку. Головку захватывают обеими, руками и посредством тракций постепенно извлекают одно, другое плечико, а затем и все туловище. При ножном предлежании ребенка .извлекают за переднюю ножку, при ягодичном – за паховый сгиб. Головку выводят приемом, идентичным приему Морисо — Левре. При этом практически в 100% происходит растяжение шейного отдела позвоночника (В. И. Ельцов— Стрелков, 1980). Кроме того, по мнению Л. С. Персианинова (1971), при производстве операции есть еще один момент, который нужно учитывать, чтобы оградить плод от травмы — это длина истмико-цервикального разреза, «…последний должен быть достаточным, чтобы можно было без усилий вывести головку плода». Согласно наблюдениям Z. Pabrowski (1954), мозговые кровоизлияния могут быть следствие внезапного изменения давления при быстром извлечении головки плода из полости матки или наличия больших осложнений в момент выведения головки.
В то же время появляется все больше оснований предполагать, что в патогенезе «cesarean section syndrom» большую роль играет травматизация спинного мозга и позвоночных артерий плода. При извлечении плода из матки за головку в первую очередь, происходит растяжение шейного – отдела позвоночника и травмируются именно шейный отдел спинного мозга и позвоночные артерии. Это ведет к ишемии спинального дыхательного центра новорожденного с развитием картины вышеописанного синдрома.
При травме позвоночных артерий вторичная асфиксия может возникнуть и за счет наступающей при этом ишемии ретикулярной формации, которая, по мнению Е. Л. Голубевой (1968, 1970), является триггером для запуска дыхания в – процессе нормальных родов.
С целью установления механизма развития неврологических нарушений у детей при операциях кесарева сечения нами было проведено наблюдение за извлечением, 86 новорожденных. У 59 (68,6% ) из них при неврологическом исследовании не было обнаружено признаков родовой травмы (первая группа), у 27 (31,4%) детей (вторая группа) — симптомы натальной патологии головного (2) и спинного мозга (25).
Осложнения беременности наблюдались у 30 женщин (50,8%). Среди них токсикозы первой (12) и второй половины беременности (8 женщин), анемия беременных (6) , угроза прерывания беременности (13 женщин). У 5 женщин течение беременности осложнилось гриппом.
У 26 беременных, и предыдущие роды закончились операцией кесарева сечения (причем у 23 — операция с разрезом матки в области нижнего сегмента в модификации Гусакова, у 3 — корпоральное кесарево сечение). Первородящих было 25 (42,4%), повторнородящих— 34 (57,6%); одни роды в анамнезе — у 28, двое и более — у 6. Из числа повторнородящих у 8 были медицинские аборты (у 5 — один, у 3 — два аборта).
Осложнения родов наблюдались у 31 роженицы (52,5%), среди них – преждевременное отхождение вод (15), первичная слабость родовой деятельности (10), преждевременная отслойка низкорасположенной плаценты (5) , упорная активная дистоция шейки матки (5).
В первом периоде оперировано 27 (45,8%) женщин, Но втором — 4 (6,8%), до начала родовой деятельности – 28 (47,4%). Показаниями к операции явились: предлежание плаценты и кровотечение (8), несостоятельность послеоперационного рубца на матке (28), клинически узкий таз (13), преждевременное отхождение вод, упорная слабость родовой деятельности и возраст первородящей свыше 35 лет (10), преждевременная частичная отслойка нормально расположенной плаценты (5).
Общая анестезия была применена у 52 женщин (88,1%), перидуральная — у 3 (5,1 %), местная инфильтрационная анестезия — у 4 (6,8%). Общая анестезия проводилась по следующей схеме. Премедикация с применением М-холинолитиков (атропин, метацин), антигистаминных препаратов (димедрол или супрастин, или пипольфен) и альфа-адреноблокаторов (дроперидол), индукция в наркоз проводилась сомбревином, либо кетамином, либо барбитуратами ультракороткого действия. Интубация трахеи проводилась на фоне миорелаксантов из группы сукцинилхолина (дитилин, миорелаксин, дистекон). Поддержание анестезии проводилось закисью азота в соотношении с кислородом 1:1 , .2:1, 3:1 в условиях искусственной вентиляции легких. После извлечения плода производился переход на атаральгезию с использованием седуксена и центральных анальгетиков (морфин, промедод, фентанил) с выключением сознания субнаркотическими дозами закиси азота.
При перидуральной анестезии после премедикации и пункции перидурального пространства использовались следующие анестетики: раствор лидокаина, либо дикаина или тримекаина. Дыхание больной при этом виде обезболивания было спонтанное.
Для профилактики синдрома аорто-кавальной компрессии (синдрома сдавления нижней половой вены) положение беременной на операционном столе, было с приподнятым правым боком на 15°. При первых признаках, развития синдрома аорто-кавально» компрессии хирург смещал, матку, влево.
Внутриутробная гипоксия имела место в 6 случаях (10,2%), гипоксия новорожденных — в 5 (8,5%).
У 48 женщин операция была произведена на сроке беременности 38—41 неделя, у 2 (3,4%)—34—35 недель, у 9 (15,3%) — при переношенной беременности. Все 59 детей, отнесенных нами к первой группе, были извлечены при операции кесарева сечения с разрезом матки в области нижнего сегмента по модификации Гусакова.
В головном предлежании было 52 ребенка (88,1%), в тазовом — 6 (10,2%), в поперечном положении—1 (1,7%). С нетугим обвитием пуповины вокруг шеи родилось 12 детей (10 – с однократным, 2 – с двукратным). Мальчиков было 25, девочек—34. Состояние 17 (28,8%) извлеченных детей оценивалось по шкале Апгар на 8—9 баллов, 37 (62,7%)—на 5—7 баллов, 5 (8,5% ) — на 1—4 балла.
Приступ вторичной асфиксии с апное наблюдался у 4 (6,8%) детей, реанимационные мероприятия проводились по общепринятым схемам. Масса родившихся детей составляла: у 2 (3,4%)—менее 2450 г, у 42 (74,6%) — от 2500 до 3900 г, у 13 (22,0%)—более 4000 г. 27 извлеченных при операции детей, у которых при неврологическом осмотре была обнаружена неполноценность головного и спинного мозга, составили вторую группу. Возраст матерей этой группы был у 16 в пределах 30—34 лет (59,2%), у 7 (25,9%) — от 21 до 29 лет и старше 35 лет было 4 женщины (14,9%). Средний возраст женщин этой группы составил 31,2 года.
Осложнения беременности наблюдались у 6 (22,2%) женщин, среди них токсикозы второй половины беременности (4), угроза прерывания беременности (2), анемия беременных (2).
У 7 рожениц этой группы и предыдущие роды закончились операцией кесарева сечения. Первородящих было 13 (48,1%), повторнородящих — 14 (51,9%): одни роды в анамнезе — у 10; двое и более у 4. Из числа повторнородящих у 7 были медицинские аборты.
Осложнения родов наблюдались у 17 рожениц (62,96%), преждевременное отхождение околоплодных вод – у 10, первичная слабость родовой деятельности — у 6; преждевременная частичная отслойка низкорасположенной плаценты — у 4.
В первом периоде родов прооперировано 17 рожениц (62,96%), до начала родов — 10 (37,04%). Показаниями к операции были: предлежание плаценты и кровотечение (6), несостоятельность рубца на матке после операции кесарева сечения (13), клинический узкий таз (6), преждевременное отхождение вод и упорная слабость родовой деятельности, не поддающаяся терапии (2). Операция была произведена под общей анестезией у 19 женщин (71,4%), с применением перидуральной — у 8 (28,6).
У 2 женщин операция была произведена при сроке беременности 33-34 недели, у 9 — в конце доношенной беременности, у 12 — при беременности больше 42 недель. 28 детей этой группы были извлечены при операции кесарева сечения по Гусакову — Дефлеру с разрезом матки в нижнем сегменте, один — при корпоральном кесаревом сечении. В головном предлежании было 19 детей (70,4%), в тазовом — 8 (29,6%). С нетугим обвитием пуповины вокруг шеи родилось 5 детей. Мальчиков было 12, девочек — 15, состояние извлеченных детей оценивалось по шкале Апгар в 8—9 баллов у 4 (14,8%), в 5—7 баллов— у 20 (74,1%), в 1—4 балла — у 3 (11,1%). Приступ вторичной гипоксии с остановкой дыханий наблюдался у 8 (29,6%) детей.
Масса родившихся детей составляла: менее 2450 г -2 (7,4%), от 2500 до 3900 г – 22 (78,7%), более 4000 г — 3 (13,9%).
Заслуживает внимания тот факт, что среди детей этой группы только у двоих имелись, достоверные признаки повреждения головного мозга. Значительно чаще здесь имелась патология шейного отдела позвоночника, спинного мозга и позвоночных артерий (у 13 -48,1% детей), проявляющая себя в форме миатонического синдрома (8 детей) и акушерского паралича руки (4). Признаки повреждения поясничного утолщения спинного мозга в форме нижнего вялого парапареза отмечены у 6 (22,2%) детей. Кроме того, у 6 детей (22,2%) имелись доказательства поражения спинного мозга одновременно и в поясничном, и в шейном отделах.
Анализ приведенных данных показывает, что нет четких корреляций между частотой повреждения нервной системы у детей, извлеченных при операции кесарева сечения, и возрастом матерей, с одной стороны, и числом предшествующих беременностей и родов, с другой. Частота натальной травмы центральной нервной системы возрастает незрелых (до 50%), крупных (до 40,9%) и перезрелых плодов (до 42,85%).
Осложнения родов, увеличение частоты крайних состояний рожениц, явившихся показанием к операции, вносят определенную долю в степень травматизации детей, но не могут полностью объяснить механизм родовых травм новорожденных, извлеченных в конце доношенной беременности при операции, произведенной в плановом порядке.
По нашему мнению, при операции кесарева сечения к травме спинного мозга здорового (тем более страдающего) плода могут привести следующие ошибки:
1. Недостаточная длина разреза матки. Малая длина разреза затрудняет извлечение не только головки, но и плечевого пояса плода. По мнению многих акушеров, поперечный разрез в области нижнего сегмента должен соответствовать наибольшему диаметру головки, т. е. 12—13 см, но получаемая длина окружности операционной раны при этом равна лишь 24—26 см, в то время как окружность головки — 32 см, а окружность плечевого пояса плода принято считать равной 35 см. Отсюда понятна та трудность, с которой хирург сталкивается при извлечении головки и плечевого пояса при недостаточном разрезе матки.
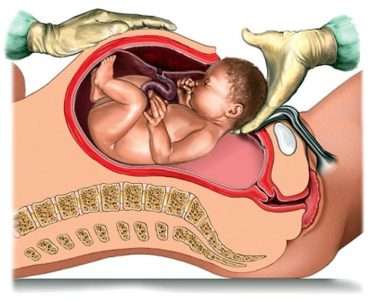
2. После выведения головки из матки хирург извлекает плечевой пояс потягиванием за головку плода (см. рис. 1), при тазовом предлежании прибегает к экстракции плода за тазовый конец (рис. 2). Эти тракции могут привести к растяжению шейного отдела позвоночника и развитию неврологических осложнений у новорожденного. Причем округлая форма головки способствует медленному и постепенному растяжению окружности разреза (поэтому частота травм головного мозга плода при кесаревом сечении сравнительно мала), в то время как прямоугольная форма плечевого пояса затрудняет извлечение последнего, плечики «застревают» в полости матки. Для извлечения их (посредством тракций за головку) акушеру иногда необходимо приложить значительные усилия, в результате которых шея плода сначала максимально растягивается, а затем уже происходит рождение плечевого пояса. Растяжение шеи в ряде случаев приводит к травме шейного утолщения спинного мозга или позвоночных артерий ребенка.


3. Слишком энергичные тракции за плечевой пояс при извлечении нижней части тела плода также могут явиться причиной растяжения, а следовательно, и травмы поясничного утолщения спинного мозга или артерии Адамкевича.
С позиции сказанного, на наш взгляд, следует пересмотреть некоторые детали техники выполнения операции кесарева сечения. Очевидно, что общепринятые методы проведения этой операции в ряде случаев травматичны и угрожают нервной системе плода, особенно целостности его спинного мозга. Спинальные травмы в этих случаях часты и могут, сопровождаться внезапной остановкой дыхания. Если учесть, что тенденция расширения показаний к выполнению операции кесарева сечения отчетливо прослеживается и во многом оправдана, то очевидно, что должны быть предприняты меры, исключающие столь высокую частоту натальных повреждений нервной системы новорожденных. Поискам этих мер и было посвящено наше исследование.